あなたの膵臓は大丈夫ですか?

1.膵臓がんについて
膵臓がんの多くは膵臓内の膵管に発生します。がんの死亡原因では第4位の死亡者の多いがんです。これは手術の難易度が高いだけではなく早期発見が難しいため、多くはがんが進行した状態で診断されることが原因です。しかし、早い段階で発見できれば、化学療法と手術を組み合わせた治療により比較的良好な予後を期待することができます。
膵臓がんにおいては早期発見が非常に重要です。区市町村のがん検診(対策型検診)では膵臓がんの検査は含まれておりません。また一般的な職場検診では腹部超音波検査(エコー)で膵臓を検査しますが、残念ながらエコーだけでは膵臓全体を詳しく観察することには限界があり十分とは言えません。当院では血液検査、腹部エコーなどの一般的検査に加え、MRI、CT、超音波内視鏡検査等の精密検査を組み合わせて膵臓がん早期発見に注力しております。また検査で異常があった場合は日本膵臓学会認定膵臓指導医をはじめ経験豊富な専門医が対応しております。今までご自分の膵臓に関心がなかった方や、不安をお持ちの方は一度膵臓の精密検査をおすすめします。(すい臓ドック参照)
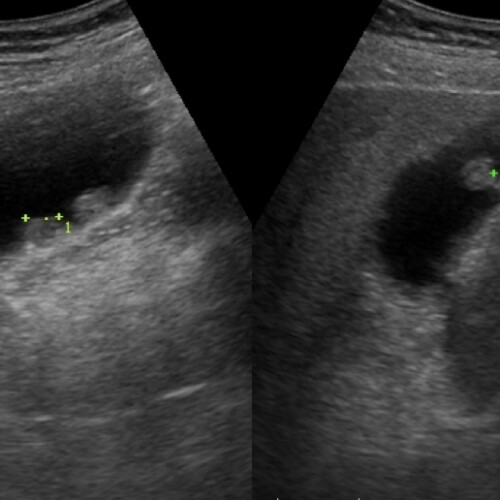
(1)膵臓がんは見つけにくい
膵臓は胃の奥にあるため検査がしにくい臓器です。一般的な腹部超音波検査(エコー)だけでは膵臓全体を観察することには限界があるため、MRCPやダイナミックCT、超音波内視鏡検査などの画像検査で総合的に判断します。 また膵がんは腫瘤(しこり)の境界が不明瞭ではっきり見えないことが多く、ときには腫瘤を形成せずにがん細胞が散らばるように進行するタイプもあります。初回の検査では病変がはっきりと描出されないこともあるため、場合によっては数ヶ月以内に画像検査を再度行うこともあります。
(2)特徴的な自覚症状はない
膵臓がんに特徴的な自覚症状はありません。がんが周囲に進行すると腹痛や背部痛、黄疸、褐色尿などの症状が現れます。しかし、症状が出た時はすでに手遅れであることが多いため、膵臓は症状の有無に関わらず検査を行うことが大切です。
(3)早期に発見できれば予後は比較的良好
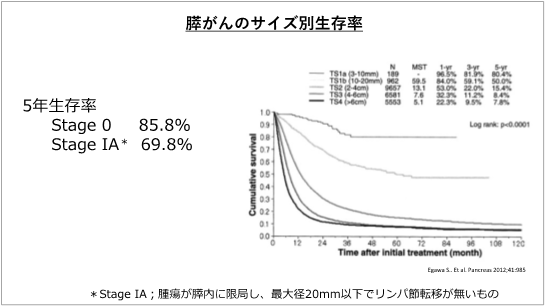
症状が出てから病院を受診した人の半数近くが遠隔転移を来したステージIV(4)の進行膵がんです。この場合5年生存率は1%台と非常に厳しい予後となります。しかし、がんが膵臓内にとどまり大きさが1cm以下で発見された場合は、5年生存率は80%台と比較的良好な予後が期待できます。
このことから膵臓がんは早期に発見することが非常に重要です。特にリスク因子(後述参照)のある人は定期的なすい臓ドック検診をおすすめします。
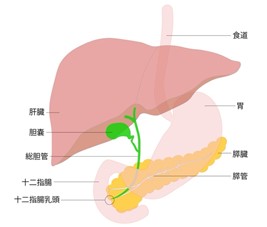
2.膵臓の機能
膵臓は胃の奥にある長さ15cm程度の臓器で2つの役割を担っています
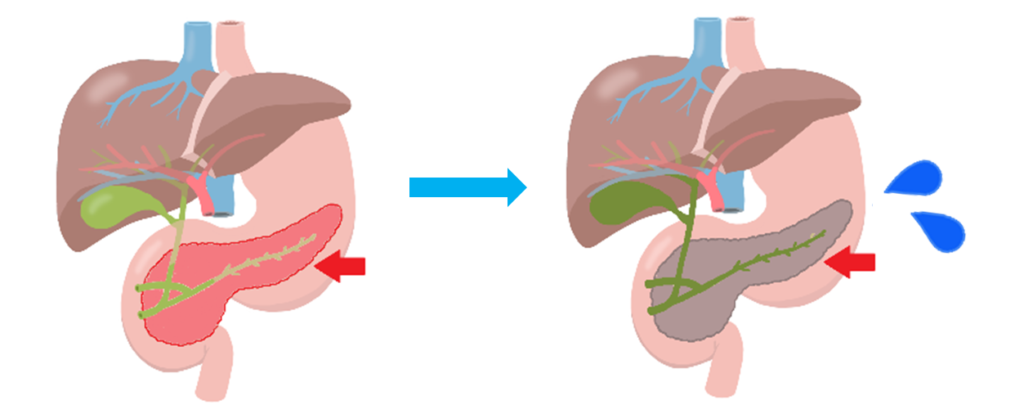
(1)役割1(外分泌機能)
消化液である膵液をつくり、膵管を通じて十二指腸へ流れて食物を分解します。
(2)役割2(内分泌機能)
ホルモンである「インスリン」と「グルカゴン」をつくり、血液中の糖の値を適切に維持し、糖を必要なエネルギーに変換します。
膵臓の機能が低下すると、食物を栄養素に分解することができなくなり、細胞への栄養が供給されなくなります。また、血糖値の調節がつかなくなり、糖からエネルギーを作り出すことができなくなります。
3.膵がんのリスク因子(発癌リスクの高い方)
以下の項目に1つでも当てはまる場合は膵臓がん発生のリスクが高く注意が必要です。無症状でも膵臓検診をおすすめします。
| 項目 | 膵臓がん発生リスク |
|---|---|
| 1.家族歴 | 第一度親近者1人:4.5倍、2人:6倍、50歳未満の患者がいれば9倍。 その他、家族が乳がん、卵巣がん、皮膚がん、結腸がん、膵炎になった人も要注意。 |
| 2.糖尿病 | 1.9倍(発症から1年未満:5.4倍) |
| 3.慢性膵炎 | 13.3倍(CT検査で膵臓の石灰化などを指摘された場合) |
| 4.肥満 | 3.5倍(20歳代にBMI30以上の男性) |
| 5.膵嚢胞 | 3倍(膵管内乳糖粘液性腫瘍IPMNでは膵癌合併頻度2 〜10%。分枝型IPMNで年間1.1 – 2.5%) |
| 6.多量飲酒 | 1.2倍(1日平均飲酒量がビール900ml、ワイングラス3杯以上) |
| 7.喫煙 | 1.7倍(本数、期間と相関あり.過去の喫煙も影響する) |
| 8.加齢 | 50歳以上 |
4.膵臓がんを早期発見するための検査
(1)血液検査
- 血清アミラーゼ/尿アミラーゼ
- アミラーゼは膵臓や唾液腺から分泌される消化酵素です。膵炎や膵臓がんで数値が上昇することがありますが、それ以外でも、唾液腺の病気や異常がなくても数値が上がることがあります。
- 腫瘍マーカー(CA19-9, CEA, DUPAN-2)
- 癌が進行すると血液検査の項目の一つである腫瘍マーカーが上昇します。癌を発見するための補助的な役割はありますが、早期の段階では多くの場合は正常値であり、膵臓がんの早期発見にはあまり役立ちません。また炎症や加齢、喫煙など癌以外の影響で異常値を呈することがあります。腫瘍マーカーが異常値でも画像検査で異常所見が見つからなかった場合は、別の種類の画像検査を検討する必要があります。また一定期間経過観察後に再検査を行うことがあります。
(2)腹部超音波検査(エコー)
当院では検出能力の高い高性能機種を整備しております。しかし、膵臓は体内の深い位置にあり、また消化管や脂肪の影響を受けやすく、小さな病変の検出能力はかならずしも高くはありません。超音波検査だけでは膵臓精査としては不十分です。

(3)MRI(MRCP;MR-胆膵管撮影)
MRI検査は身体に磁場を当てて画像をつくる検査です。通常の撮影の他に胆管膵管を撮影するMR-胆膵管撮影(MRCP)、拡散強調像(DWI)を用いて膵管胆管の画像を撮像します。膵がんは多くが膵管に生じるため、膵管の不整像は早期発見の有用な手がかりとなります。また拡散強調像(DWI)ではがん組織を高信号として描出することができます。
(4)CT造影検査
CT検査は身体にX線を照射して画像をつくります。がんを探索する場合は正常組織との違いをわかりやすくするために造影剤を静脈注射して撮像します。CTは広範囲の検査が可能で、周囲への浸潤や遠隔転移の確認が可能です。しかし、腎機能が不良な方、以前造影剤でアレルギー反応がでた方、喘息の方は造影剤の副作用が懸念され施行困難となることがあります。
(5)超音波内視鏡検査(EUS)
EUSは内視鏡の先端に小さな超音波装置がついた専用の内視鏡を用いて膵臓を観察する検査です。膵臓は胃の後ろにあるため、胃の内側から超音波を当てると膵臓(他に胆道など)の微細な所見まで描出可能となります。腫瘤(しこり)が認められた場合は、内視鏡から細い針を刺して腫瘤の組織を吸引採取することも可能です(超音波内視鏡下穿刺吸引法;EUS-FNA)。当院ではEUS施行経験の豊富な医師が責任をもって担当します。

その他の精密検査として超音波内視鏡下穿刺吸引法(EUS-FNA)やERCP膵液採取など細胞や組織を見る検査(病理学的検査)もあります。当院ではこれらの精密検査は入院にて施行しております。検査が必要と判断した場合は担当医から詳しく説明があります。
5.すい臓ドック
症状はなくても最近膵臓が心配になってきた方、今まで膵臓の検査を受けたことがない方、膵臓がんのリスクがある方は一度当院の膵臓ドックを受診されることをおすすめします。検査結果は日本膵臓学会認定膵臓指導医の資格をもった医師が対応します。
詳細は「すい臓ドックを開始しました!」の記事をご参照ください。