部長自己紹介 緩和ケア内科部長 茅根義和

皆様、こんにちは。
大森赤十字病院、緩和ケア内科部長の茅根(ちのね)義和です。

「茅根」という苗字は「読めない、発音しにくい、あまりいない」ので、自己紹介や電話では「ちのね」と言ってもなかなか一回で理解してもらえないことに苦労しています。よく、「ご出身は長野ですか?」とおそらく長野県茅野市と絡めて聞かれるのですが、もともとは北茨城にルーツをもった苗字であり、私自身は神奈川県横浜市の生まれです。
横浜市立大学医学部を卒業後、大阪の淀川キリスト教病院で医師の研修を行いました。淀川キリスト教病院は、日本でのホスピス・緩和ケアの草創期からホスピス病棟を開設した病院です。私は医学部を卒業した時点でホスピス・緩和ケアを自分の一生の仕事としようと思い、医学部卒業と同時にこの病院に就職しました。1998年から淀川キリスト教病院のホスピス科に所属し、その後日赤医療センター、東芝病院、東京共済病院の緩和ケア病棟で働き、2020年に大森赤十字病院に移りました。大森赤十字病院では初めは在宅医療(主に在宅緩和ケア)を担当していましたが、昨年の緩和ケア病棟開設を機に在宅医療から緩和ケア病棟に働き場所を移しました。
大森赤十字病院に緩和ケア病棟が開設されて一年が経ちました。皆様のご理解・ご協力のもと、少しずつですが病棟の運営も軌道に乗りつつあります。緩和ケア病棟では、痛みだけではなくがんの進行に伴って生じた様々なつらい症状を緩和するために専門薬の使用を中心とした症状緩和治療と病棟看護師や薬剤師、栄養士などが協力して日々の病棟での生活を少しでも快適にするようなケアを提供しています。
症状緩和治療では緩和ケアの専門的知識に基づいて緩和効果のある薬を使用していきますが、薬の選択だけではなく、どのような投与方法が個々の患者さんにとってもっとも負担が少なくなるかを考えつつ工夫しています。

症状緩和治療の基本は飲み薬による治療ですが、緩和ケア病棟に入院される患者さんでは様々な理由で飲み薬を続けることが難しくなることがあります。飲み薬が飲みづらくなった時には坐薬に変更したり、注射点滴へ変更することが一般的ですが、緩和ケア病棟では持続皮下注射法という方法もよく使います。
持続皮下注射法は専用の小型ポンプに注射薬をいれた注射器をセットして、注射器から十分な長さのチューブを通して皮下に刺した針から少量の注射液を持続的に投与する方法です。主にモルヒネ系の鎮痛薬を投与する時に使います。
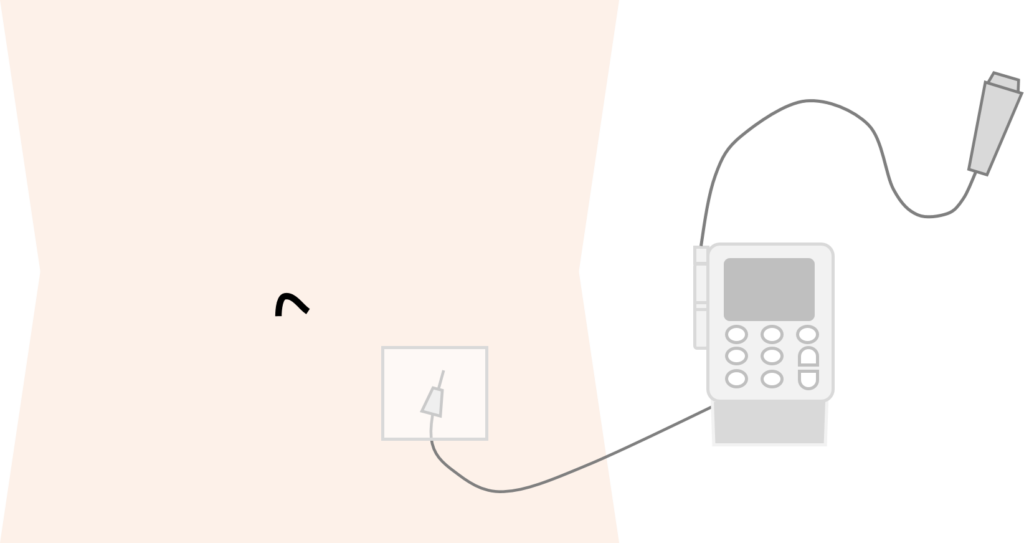
1時間あたり0.数ccの注射液が皮下脂肪に入ってきますが、量が少ないために注射液が入ることでの痛みはほとんどありません。また、ポンプには一定量の追加ができるようなボタンがセットでき、痛みが強くなった時にそのボタンを押すことですぐに鎮痛薬の追加ができます。ポンプは数百グラムで充電式ですので、専用のポシェットに入れて肩から掛けたり、点滴棒にぶら下げることで患者さんの移動を妨げることもありません。このように持続皮下注射法は薬を飲めなくなった患者さんに対して症状緩和の薬を続けたい時にとても助かる方法です。
持続皮下注射法は主にモルヒネ系の鎮痛薬で使いますが、それ以外にも吐き気どめやステロイドもこの方法で投与できますし、入眠剤を夜間だけ持続皮下注射方で投与したり、呼吸困難の緩和に使う薬の投与やどうしても辛さが取れない時に眠気によって苦痛を緩和する持続鎮静でも使用できます。

持続皮下注射法は緩和ケア病棟だけでなく在宅緩和ケアでも一定の条件を満たせば行える方法です。時には持続皮下注射をおこなったままで自宅に退院される患者さんもいます。
今回は持続皮下注射法についてご紹介しましたが、緩和ケア病棟では症状緩和治療を行う際に、効果のある薬を選んで投与するだけではなく、どのように投与するかについても患者さんの日々の過ごし方が少しでも楽になるような工夫をしています。





